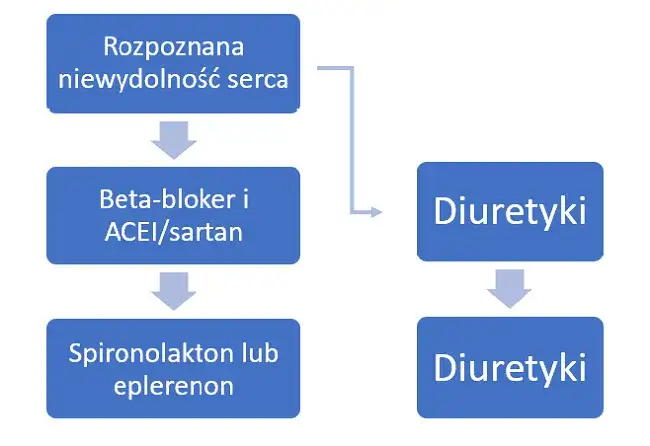
Niewydolność serca to poważne schorzenie, które wymaga odpowiedniego leczenia i stałej opieki medycznej. Kluczowym elementem terapii są leki, które pomagają w zarządzaniu objawami oraz poprawiają jakość życia pacjentów. W leczeniu niewydolności serca stosuje się cztery główne grupy leków: beta-blokery, inhibitory konwertazy angiotensyny, antagonisty aldosteronu oraz flozyny. W przypadku gromadzenia płynów w organizmie, lekarze często przepisują leki moczopędne, które skutecznie redukują obrzęki.
W artykule omówimy dostępne opcje terapeutyczne oraz ich działanie, a także zwrócimy uwagę na istotne skutki uboczne i interakcje między lekami. Warto również podkreślić, że w Polsce niektóre leki są dostępne bezpłatnie dla osób powyżej 65. roku życia, co ma na celu poprawę dostępu do terapii dla seniorów. Najistotniejsze informacje:- W leczeniu niewydolności serca stosuje się cztery główne grupy leków: beta-blokery, inhibitory ACE, antagonisty aldosteronu oraz flozyny.
- Leki moczopędne, takie jak diuretyki pętlowe i tiazydy, są stosowane w celu redukcji obrzęków i nadmiaru płynów.
- Inhibitory ACE, takie jak kaptopril i ramipril, są kluczowe w terapii i mają dobrze zdefiniowane dawki.
- Antagoniści receptora angiotensyny II, jak walsartan i losartan, odgrywają ważną rolę w leczeniu niewydolności serca.
- Osoby powyżej 65. roku życia mogą otrzymać niektóre leki za darmo, co zwiększa dostępność terapii.
Leki stosowane w leczeniu niewydolności serca: przegląd i zastosowanie
Leczenie niewydolności serca opiera się na czterech głównych grupach leków, które są fundamentem terapii i powinny być przyjmowane regularnie przez całe życie. Do tych grup należą: beta-blokery, antagoniści aldosteronu, inhibitory konwertazy angiotensyny/sakubitryl z walsartanem oraz flozyny. Każda z tych kategorii leków ma swoje specyficzne działanie, które wspiera pacjentów w walce z objawami niewydolności serca.
W przypadku pacjentów z nadmiernym gromadzeniem płynów w organizmie, lekarze często włączają do terapii leki moczopędne, które pomagają w redukcji obrzęków. Wśród najczęściej stosowanych leków moczopędnych znajdują się tiazydy oraz diuretyki pętlowe, takie jak furosemid. Dobrze dobrana terapia jest kluczowa dla poprawy jakości życia pacjentów i zapobiegania powikłaniom.
Inhibitory ACE: Jak działają i jakie mają korzyści
Inhibitory ACE, takie jak kaptopril, enalapril, lisinopril oraz ramipril, odgrywają kluczową rolę w leczeniu niewydolności serca. Działają one poprzez blokowanie enzymu, który przekształca angiotensynę I w angiotensynę II – substancję powodującą zwężenie naczyń krwionośnych. Dzięki temu, inhibitory ACE pomagają w rozszerzaniu naczyń, co prowadzi do obniżenia ciśnienia krwi i zmniejszenia obciążenia serca.
Korzyści płynące z ich stosowania obejmują poprawę tolerancji wysiłku oraz zmniejszenie ryzyka hospitalizacji. Odpowiednia dawka tych leków jest dobrze zdefiniowana, co ułatwia ich stosowanie w codziennej terapii pacjentów z niewydolnością serca.
Beta-blokery: Rola w terapii niewydolności serca
Beta-blokery, takie jak metoprolol, bisoprolol i karwedilol, są niezbędne w terapii niewydolności serca, gdyż pomagają w regulacji częstości akcji serca oraz w zmniejszeniu zapotrzebowania serca na tlen. Działają poprzez blokowanie receptorów beta-adrenergicznych, co prowadzi do obniżenia ciśnienia krwi i zmniejszenia obciążenia serca.
Włączenie beta-blokerów do terapii niewydolności serca przyczynia się do poprawy jakości życia pacjentów oraz zwiększenia ich wydolności fizycznej. Regularne stosowanie tych leków pozwala na lepszą kontrolę objawów i zmniejsza ryzyko powikłań.
Diuretyki: Jak wspierają organizm w leczeniu objawów
Diuretyki odgrywają kluczową rolę w leczeniu niewydolności serca, zwłaszcza w przypadku pacjentów z nadmiernym gromadzeniem płynów. Te leki moczopędne pomagają organizmowi pozbyć się nadmiaru wody i soli, co prowadzi do zmniejszenia obrzęków i poprawy ogólnego samopoczucia pacjenta. Działają one poprzez zwiększenie produkcji moczu w nerkach, co skutkuje eliminacją nadmiaru płynów z organizmu.
W terapii niewydolności serca najczęściej stosowane są diuretyki pętlowe, takie jak furosemid, oraz tiazydy, np. hydrochlorotiazyd. Leki te są niezbędne do kontrolowania objawów związanych z gromadzeniem się płynów, co ma kluczowe znaczenie dla poprawy jakości życia pacjentów. Regularne stosowanie diuretyków pozwala na lepsze zarządzanie stanem zdrowia i zapobiega powikłaniom.
| Nazwa leku | Typ | Wskazania |
|---|---|---|
| Furosemid | Diuretyk pętlowy | Redukcja obrzęków w niewydolności serca |
| Hydrochlorotiazyd | Tiazyd | Kontrola ciśnienia krwi i obrzęków |
| Indapamid | Tiazyd | Redukcja obrzęków i nadciśnienia |
Najczęstsze skutki uboczne stosowanych leków
Stosowanie leków w terapii niewydolności serca, mimo ich korzyści, może wiązać się z różnymi skutkami ubocznymi. Inhibitory ACE, takie jak enalapril czy ramipril, mogą powodować kaszel, zawroty głowy oraz podwyższenie poziomu potasu we krwi. Z kolei beta-blokery, takie jak metoprolol i bisoprolol, mogą prowadzić do zmęczenia, obniżenia ciśnienia krwi oraz wolniejszego tętna. Diuretyki, np. furosemid, mogą powodować odwodnienie, zaburzenia elektrolitowe oraz częstsze oddawanie moczu.
Ważne jest, aby pacjenci byli świadomi tych potencjalnych skutków ubocznych i zgłaszali je lekarzowi, aby można było dostosować terapię. Regularne monitorowanie stanu zdrowia i poziomu elektrolitów jest kluczowe w zapobieganiu powikłaniom związanym z leczeniem.
- Inhibitory ACE: kaszel, zawroty głowy, podwyższenie potasu
- Beta-blokery: zmęczenie, niskie ciśnienie krwi, wolniejsze tętno
- Diuretyki: odwodnienie, zaburzenia elektrolitowe, częstsze oddawanie moczu
Interakcje z innymi lekami: na co zwrócić uwagę
Interakcje między lekami stosowanymi w terapii niewydolności serca mogą znacząco wpływać na skuteczność leczenia. Na przykład, jednoczesne stosowanie inhibitorów ACE z diuretykami może prowadzić do nadmiernego obniżenia ciśnienia krwi, co stwarza ryzyko zawrotów głowy i omdleń. Z kolei beta-blokery mogą wchodzić w interakcje z innymi lekami obniżającymi ciśnienie, co również zwiększa ryzyko działań niepożądanych.
Ważne jest, aby pacjenci informowali swoich lekarzy o wszystkich przyjmowanych lekach, w tym suplementach diety i lekach bez recepty. Dzięki temu można uniknąć niebezpiecznych interakcji i zapewnić optymalną terapię w niewydolności serca.
Wytyczne dotyczące stosowania leków w niewydolności serca u osób starszych
W terapii niewydolności serca u osób starszych kluczowe jest dostosowanie dawek leków, aby zminimalizować ryzyko działań niepożądanych i zapewnić skuteczność terapii. Osoby starsze często mają współistniejące schorzenia, co może wpływać na metabolizm leków. Dlatego lekarze powinni szczegółowo monitorować reakcje pacjentów na leki oraz dostosowywać dawki w zależności od indywidualnych potrzeb. Warto również zwrócić uwagę na interakcje między lekami, które mogą występować u seniorów, co dodatkowo komplikuje proces leczenia.
W przypadku pacjentów powyżej 65. roku życia, lekarze mogą zalecać rozpoczęcie terapii od niższych dawek, a następnie stopniowe ich zwiększanie w miarę potrzeb. Regularne kontrole stanu zdrowia, w tym poziomu elektrolitów oraz funkcji nerek, są niezbędne, aby zapewnić bezpieczeństwo i skuteczność stosowanej terapii.
Dostosowanie dawek i monitorowanie stanu zdrowia
Dostosowanie dawek leków w terapii niewydolności serca u osób starszych jest kluczowe dla osiągnięcia optymalnych rezultatów terapeutycznych. Wiele leków, takich jak inhibitory ACE czy beta-blokery, wymaga starannego dobrania dawki, aby uniknąć niepożądanych skutków. Zmiany w funkcji nerek i wchłanianiu substancji czynnych u seniorów mogą wpływać na skuteczność leczenia, dlatego istotne jest, aby lekarze regularnie monitorowali stan zdrowia pacjentów.
Oprócz dostosowywania dawek, kluczowe jest również obserwowanie pacjentów pod kątem objawów niepożądanych oraz ewentualnych interakcji z innymi lekami. Częste kontrole i komunikacja z pacjentem pozwalają na szybką reakcję w przypadku wystąpienia problemów zdrowotnych, co jest szczególnie ważne w grupie osób starszych.
Specjalne zalecenia dotyczące terapii u seniorów
W terapii niewydolności serca u osób starszych istnieje kilka specjalnych zaleceń, które mają na celu zwiększenie skuteczności leczenia i minimalizację ryzyka powikłań. Kluczowe jest podejście do politerapii, ponieważ seniorzy często przyjmują wiele różnych leków. Ważne jest, aby lekarze dokładnie oceniali wszystkie przyjmowane leki pacjenta, aby uniknąć interakcji oraz niepotrzebnego obciążenia organizmu. Warto również rozważyć stosowanie niższych dawek leków, co może pomóc w zmniejszeniu ryzyka działań niepożądanych.
Regularne wizyty kontrolne są niezbędne, aby monitorować skuteczność terapii oraz stan zdrowia pacjenta. Warto również zachęcać seniorów do aktywności fizycznej, dostosowanej do ich możliwości, co może wspierać leczenie niewydolności serca. Edukacja pacjentów na temat objawów, które mogą wskazywać na pogorszenie stanu zdrowia, jest kluczowa dla szybkiej reakcji i uniknięcia powikłań.
Znaczenie diety i stylu życia w terapii niewydolności serca
Oprócz farmakoterapii, dieta i styl życia odgrywają kluczową rolę w zarządzaniu niewydolnością serca, zwłaszcza u osób starszych. Wprowadzenie zdrowych nawyków żywieniowych, takich jak ograniczenie soli, cukru oraz tłuszczów nasyconych, może znacząco wpłynąć na ciśnienie krwi i ogólną kondycję serca. Zaleca się spożywanie większej ilości warzyw, owoców, a także pełnoziarnistych produktów, które dostarczają niezbędnych składników odżywczych, a jednocześnie pomagają w utrzymaniu prawidłowej masy ciała.
Dodatkowo, aktywność fizyczna dostosowana do możliwości pacjenta, taka jak spacery czy ćwiczenia oddechowe, może poprawić wydolność serca i ogólne samopoczucie. Warto również rozważyć techniki relaksacyjne, takie jak medytacja czy joga, które mogą pomóc w redukcji stresu, co jest istotne w kontekście zdrowia serca. Integracja tych elementów w codziennym życiu może wspierać efektywność terapii i przyczynić się do lepszej jakości życia pacjentów z niewydolnością serca.
